MIS(最小侵襲手術)による人工関節手術Minimally Invasive Surgery
膝の痛み、股関節の痛みが気になる方に。
膝の痛み、股関節の痛みが気になる方に。
当院では筋肉や軟部組織への負担をできるだけ少なくする最小侵襲手術(MIS)という手術手技で治療を行います。
人工関節に精通した医師を中心に、患者様に最適な治療法を選択し、安心して治療をうけていただけるように心がけています。
こんなお悩みの方に
関節の軟骨がすり減ってくると痛みが出現し、関節自体の動きも悪くなり、歩きにくくなってきます。
このように障害のおこった関節を金属やセラミック、ポリエチレンなどでできた人工の関節に入れ替えることで、痛みが軽減し、歩行能力が改善されます。
このような手術を人工関節置換術といい、股関節、膝関節を中心に日本国内で一年間に20万例以上の手術が実施されているといわれています。
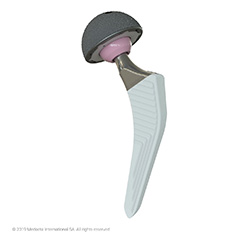
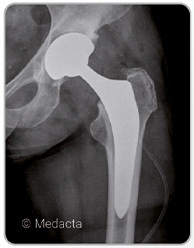
最も多くみられるのは変形性股関節症です。
関節の軟骨が消失して股関節が変形することで痛みが出たり、股関節を動かせる範囲が狭くなったりして、歩行能力が低下してしまう疾患です。
また、関節リウマチや大腿骨頭壊死が原因となるケースもあります。他にも大腿骨頭壊死症に似た疾患として、大腿骨頭軟骨下脆弱性骨折というものがあり、これは骨粗しょう症の方が軽微な外傷などをきっかけに発症する疾患です。
この変形した関節を、金属やセラミック、ポリエチレンなどでできた人工股関節に入れ替える人工股関節全置換術を行うことによって痛みがなくなり、歩行能力が改善されます。
一番多い疾患は、主に加齢によって軟骨がすり減って骨が変形する変形性膝関節症です。
厚生労働省の調査によると、変形性膝関節症の患者数、手術件数とも年々増加傾向にあり、特に60〜80歳代の女性に多くみられます。また、関節リウマチや大腿骨内顆骨壊死(だいたいこつないかこつえし)といって、血流が途絶えて骨が壊死し痛みや腫れを引き起こす疾患もあります。
「人工膝関節全置換術」を行います。変形した関節を、金属やセラミック、ポリエチレンなどでできた人工膝関節に入れ替えることで歩行能力が改善されます。
人工関節手術ではその効果を最大限に引き出すために、リハビリテーションが重要となります。当院では手術前から身体の機能を評価し、術後のリハビリテーションがスムーズに行えるよう準備します。
多くの患者様は手術までの間に、変形や痛みなどの影響により立位姿勢や歩く姿勢が悪くなっていることが多いです。その習慣化した悪い姿勢が改善するよう、手術により関節の状態を矯正したうえで、セラピストの専門性を活かし、正しい動きに近づけるように動作練習もおこないます。
退院後の生活を見据えて、基本的な動作だけでなく家事動作や職業復帰に必要となる動きの獲得スポーツや趣味などを目標とした応用的なリハビリテーションもおこないます。




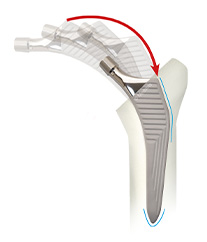
セメントタイプとセメントレスタイプに大きく分けられます。
セメントタイプはインプラントの固定に医療用セメントを使用し、セメントレスタイプは直接骨にインプラントを固定します。
日本の医療機関では、70%以上がセメントレスタイプを使用※していますが、重度の骨粗しょう症の方や大腿骨の手術を過去に受けている方、股関節の変形が高度な方には、セメントタイプを使用することがあります。
当院では、セメントタイプとセメントレスタイプを必要に応じて使い分けています。
「日本人工関節登録制度の現状」秋山治彦 他、日本整形外科学会雑誌 87巻3号、2013
人工関節手術においては、出血、細菌感染、深部静脈血栓症(しんぶじょうみゃくけっせんしょう)、脱臼に注意する必要があります。
リハビリというと、術後の回復のために行うイメージがありますが、実は術前から行うことがとても重要です。
手術前は痛みで満足に歩行できない患者さまが多く、元々あった筋力が低下している状態です。そのため術前から筋力トレーニングや硬くなった関節を動かしやすくしておくことで、術後のリハビリがスムーズに進むようにしています。
手術への不安も、術前のリハビリの際にお聞きすることで、患者さまが少しでも安心して手術に臨めるよう努めています。
また当院では、術後の翌朝からリハビリが開始できます。基本的な歩行訓練、筋力強化や関節の動きをよくする訓練、歩行時のバランスを整えて姿勢を良くする訓練など、患者さまの痛みの度合いに応じて、積極的にリハビリを行えます。
リハビリ期間は患者さまにより異なりますが、当院では指導体制を充実させており、入院期間の制約も設けておりません。
もしご希望があれば、しっかりと時間をかけてリハビリをしていただけます。
診察の曜日や時間など、ご不明な点はお電話でお問い合わせください。